Vsebina članka:
- Kaj je juvenilni artritis?
- Simptomi juvenilnega artritisa
- Vzroki juvenilnega artritisa
- Diagnoza juvenilnega artritisa
- Zdravljenje juvenilnega artritisa
- Predvidevanje in preprečevanje bolezni
Kaj je juvenilni artritis?
Juvenilni artritis je bolezen, ki se razvije pri otrocih, mlajših od 16 let. Z razvojem pri bolnikih je značilna oteklina sinovialne membrane, ki se pojavi zaradi vnetnega procesa. Juvenilni artritis lahko razvrstimo kot avtoimunsko bolezen, z napredovanjem katere bolnikov imunski sistem pomotoma začne proces samouničenja.
Po razpoložljivih svetovnih statističnih podatkih je pri mladostnikih v 0,6% primerov diagnosticiran juvenilni artritis..
Številne študije, ki so jih izvedli strokovnjaki svetovno priznanih zdravstvenih ustanov, so pokazale naslednje:
juvenilni artritis se ne razvije pri otrocih, mlajših od 2 let;
pri deklicah je bolezen diagnosticirana 2-krat pogosteje kot pri dečkih;
zelo pogosto bolniki, ki se zdravijo zaradi juvenilnega artritisa, izgubijo sposobnost za delo v mladosti;
Olinoartritis na prvi stopnji (oblika juvenilnega artritisa) prizadene 35–40% bolnikov;
2. stopnja olinoartritisa (oblika juvenilnega artritisa) je bolnih 10-15% moških bolnikov, starejših od 8 let.
Sodobna medicina opredeljuje naslednje vrste juvenilnega artritisa:

Sistemski artritis. Ta oblika bolezni se pogosto imenuje Stillova bolezen, pri kateri napreduje vitalni sistem človeškega telesa (srce, organi gastrointestinalnega trakta, bezgavke). Bolniki imajo značilne simptome: kožni izpuščaj, povišano temperaturo.
Oligoartritis. Ta oblika bolezni ima drugo ime - pajkov artikularni artritis. V prvih 6 mesecih oligoartritisa pri bolnikih prizadene 1-5 sklepov. V večini primerov se vzporedno razvijajo različni patološki procesi. Najpogosteje se ta oblika bolezni diagnosticira pri mladostnikih, in ko zorejo, lahko popolnoma izgine..
Poliartritis. Z razvojem te oblike bolezni pri bolnikih je prizadetih več kot 5 sklepov. Poliartikularni artritis se pogosteje diagnosticira pri dekletih in lahko vpliva na: zgornje in spodnje okončine, čeljust, vrat in vrat..
Artritis, ki se razvije po travmi. Nekateri bolniki s to obliko artritisa že več let trpijo zaradi kožnih bolezni. Včasih so pri takšnem artritisu prizadete kosti, kite, hrbtenica in sklepi. Najpogosteje se ta bolezen odkrije pri dečkih, mlajših od 8 let, pri katerih imajo moški v družini spondilitis.
Juvenilni artritis je razvrščen po kliničnih in anatomskih sposobnostih:
zglobni artritis, ki prizadene več kot 5 sklepov (če se razvije oligoartritis, prizadene do 4 sklepe pri bolniku);
zglobno-visceralna oblika, v kateri so odkriti naslednji sindromi: Wissler-Fanconi, Still;
obliko artritisa z omejenim visceritom, v katerem so prizadeti vitalni organi (pljuča, srce itd.).
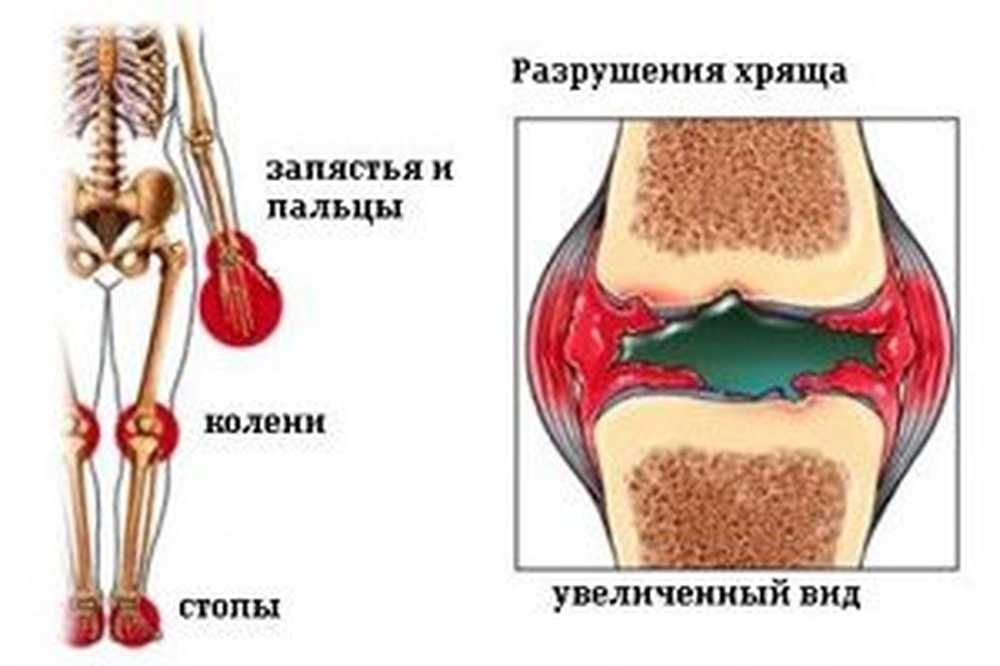
Simptomi juvenilnega artritisa
Juvenilni artritis je pogosto asimptomatsko, v nekaterih primerih pa ga spremljajo značilni simptomi:
bolečine v prizadetih sklepih;
togost gibanja (običajno se pojavi po prebujanju iz spanja);
otekanje sklepov;
šepavost;
sprememba hoje;
zvišanje temperature;
šibkost, letargija;
izpuščaj na koži;
ostra izguba teže;
zaviranje rasti;
febrilna vročica;
spreminjanje dolžine zgornjih ali spodnjih okončin;
težave z očmi (bolečina, rdečina, vnetje, zamegljen vid);
razdražljivost, pogosto nihanje razpoloženja itd..
Vzroki juvenilnega artritisa

Kot dejavnike, ki izzovejo razvoj juvenilnega artritisa, lahko štejemo naslednje dejavnike: \ t
virusne in nalezljive bolezni, ki jih ima bolnik in ki povzročajo avtoimunsko reakcijo v telesu;
genetska predispozicija za artritis;
aktivno delovanje bolnikovega imunskega sistema, v ozadju katerega pride do uničenja tkiv sklepov;
hipotermija;
dolgotrajna izpostavljenost soncu;
kršitev urnika profilaktičnih cepljenj;
poškodbe sklepov;
genetsko predispozicijo za artritis itd..
Zapleti
Mnogi bolniki, ki se zdravijo z juvenilnim artritisom, lahko razvijejo različne zaplete:
sekundarna amiloidoza miokarda in organov prebavil;
sindrom aktivacije makrofagov (včasih usoden);
zaviranje rasti;
pljučno in srčno popuščanje;
izguba vida;
deformacija sklepov;
izguba mobilnosti (polna ali delna);
invalidnost bolnika itd..
Diagnoza juvenilnega artritisa

Diagnoza juvenilnega artritisa se začne z zbiranjem zgodovine bolezni. Strokovnjak z ozkim profilom - revmatolog, opravi osebni pregled pacienta, spozna njegov življenjski slog, dedne bolezni, slabe navade itd. Zdravnik mora obvezno v bolnikovem zdravstvenem kartonu navesti vse simptome bolezni in bolnikove pritožbe..
Po začetnem pregledu se bolnika pošlje na dodatno diagnostiko. V ta namen bo moral opraviti laboratorijske in strojne teste:
Klinične in biokemične krvne preiskave (namen študije je določiti kazalnike rdečih krvnih celic, trombocitov, levkocitov itd.).
Analiza urina.
Krvni test, katerega namen je identificirati bakterije, katerih prisotnost lahko kaže na okužbo krvnega obtoka.
Analiza je opravil ortopedski kirurg, ki zbira vzorce sinovialnega tkiva in tekočine.
Analiza vzorcev kostnega mozga za odkrivanje levkemije.
Rentgen, v katerem strokovnjaki ugotavljajo zlome in drugo poškodbo kosti.
Računalniško ali magnetno resonančno slikanje.
Skeniranje kostnih in sklepnih tkiv, s pomočjo katerih lahko ugotovite kakršne koli spremembe v njihovi strukturi.
Testiranje na prisotnost: lymske bolezni; različne virusne okužbe; določiti hitrost sedimentacije eritrocitov; identificirati protitelesa, ki izzovejo razvoj artritisa itd..
Med diagnostičnimi aktivnostmi so pacienti posebej testirani, katerih namen je identificirati protitelesa proti jedrskemu jedru. Ta test pokaže avtoimunsko reakcijo človeškega telesa, pri kateri pride do samouničenja imunitete..
Sodobna medicina opredeljuje 4 stopnje te bolezni:
visoka - 3;
medij - 2;
nizka - 1;
faza remisije - 0.
V primeru, da bolnik pri odkrivanju juvenilnega artritisa ne zazna izrazitih simptomov in znakov te bolezni, bo moral zdravnik diagnosticirati na podlagi izključitve drugih bolezni:
eritematozni lupus;
maligne novotvorbe;
zlomi kosti;
nalezljive bolezni;
fibromialgija;
Lymska bolezen.
Sorodno: Tradicionalno zdravljenje artritisa
Zdravljenje juvenilnega artritisa

Juvenilni artritis se lahko razvije, kot sledi:
počasi;
zmerno;
hitro.
Zdravnik je predpisal zdravljenje te bolezni šele po izvedbi niza študij, katerih namen je potrditi diagnozo. Metoda zdravljenja bo neposredno odvisna od vrste juvenilnega artritisa in stopnje njegovega razvoja..
Bolnikom, ki se zdravijo zaradi juvenilnega artritisa, je prepovedano:
vsaka telesna dejavnost (skoki, tek, aktivne igre, telesna dejavnost);
bivanje na odprtem soncu;
omejena poraba beljakovin, soli, maščob, ogljikovih hidratov, sladkarij.
Tradicionalno zdravljenje vključuje naslednja zdravila:
zdravila proti bolečinam (aspirin, indometacin);
protivnetno;
imunoterapija (imunoglobulin se bolnikom daje intravensko);
steroidna zdravila (za zmanjšanje otekanja sklepov in lajšanje bolečin);
pri odkrivanju različnih okužb se bolnikom zagotovi ustrezno zdravljenje z antibakterijskimi zdravili;
med poslabšanjem bolezni so predpisani NSAID (nimesulid, diklofenak itd.), glukokortikosteroidi (na primer prednizon);
presaditev matičnih celic.
Pogosto predpisana zdravila pri zdravljenju juvenilnega artritisa:
Nesteroidna sredstva (ki imajo protivnetno delovanje). V 25-35% primerov ima to zdravilo pozitiven učinek na bolnika. Potek zdravljenja je v povprečju 4-6 tednov. Skupina nesteroidnih zdravil vključuje: tolmetin, naproksen, meloksikam, ibuprofen. Kot neželeni učinek lahko opazimo motnje v delovanju organov v prebavnem traktu, glavobole in povečanje aktivnosti jetrnih encimov..
Glukokortikoidi. Zdravila v tej skupini imajo številne neželene učinke. Najpogosteje ima negativen učinek na skeletni sistem. Injekcije tega zdravila so pogosto predpisane sedativne droge..
Metotreksat. Odmerek tega zdravila v postopku zdravljenja se lahko postopoma poveča (do največ 15 mg / mV na teden). Učinkovitost metotreksata je neposredno odvisna od oblike juvenilnega artritisa in stopnje njegovega razvoja. Kot neželeni učinki je mogoče opaziti: pojav razjed na ustni sluznici, slabost, motnje v delovanju prebavil itd..
Leflunomid in sulfasalazin. Ta zdravila prinašajo največji rezultat pri zdravljenju juvenilnega artritisa. Bolniki so v preteklih letih ohranili trajen učinek zdravljenja, tudi po prekinitvi zdravljenja..
Ciklosporin A. Imenovan pri bolnikih s povišanimi pogoji..
Zaviralci. Ta skupina zdravil vključuje zelo učinkovita sredstva za boj proti mladostnemu artritisu. Sposobni so povečati gostoto kosti in upočasniti destruktivne spremembe v njih..
Antagonisti. Pri zdravljenju bolnikov z antagonisti, ki vsebujejo velike količine kalcija, so opazili pozitivne in trdovratne rezultate..
Ta kategorija pacientov izkazuje fizioterapevtske postopke:
masaža;
laserska terapija;
terapevtska vaja;
blatne kopeli;
nanašanje parafina ali ozocerita;
fonoforeza (z vključevanjem drog);
UV in tako naprej.
Bolniki s hudim juvenilnim artritisom v hudi obliki so pogosto prikazani kot protetika poškodovanih sklepov. To je posledica dejstva, da so imeli med napredovanjem te bolezni izrazito deformacijo sklepov, zaradi česar se je razvila huda ankiloza..
Med zdravljenjem se morajo bolniki držati pravilne prehrane. Morali bi jemati vitaminsko-mineralne komplekse, ki vključujejo vitamine C, PP, B.
V dnevni prehrani bolnika morajo biti naslednji proizvodi:
visoka vsebnost maščob rastlinskega izvora;
fermentirani mlečni izdelki;
sadje;
zelenjavo.
Predvidevanje in preprečevanje bolezni

V kategoriji pacientov, ki so bili diagnosticirani z juvenilnim artritisom, bi morali razumeti, da se bo ta bolezen spominjala skozi vse življenje. Da bi se izognili resnim posledicam, jim je treba zagotoviti kakovostno in ustrezno zdravljenje, čemur sledi rehabilitacija..
V preostalem življenju morajo bolniki v rednih časovnih presledkih izvajati preventivne ukrepe:
ne podhranite;
zmanjšanje stika z bolniki z nalezljivimi boleznimi;
zavrne profilaktična cepljenja;
ne jemljejo imunskih stimulansov;
voditi zdrav način življenja;
ne spreminjajo podnebne cone;
fizikalno terapijo itd..

